
Outcomes, weight loss, and remission of type 2 diabetes 3 years after gastric bypass and sleeve gastrectomy (Oseberg); a single-center, randomized controlled trial
Die Prävalenz von Adipositas hat in allen Ländern mit verfügbaren epidemiologischen Daten in den letzten Jahrzehnten zugenommen. In Deutschland sind aktuell über 16 Millionen Menschen adipös. Der Zusammenhang zwischen Adipositas und Gesamtmortalität ist signifikant, ein BMI zwischen 40 und 45 reduziert die Lebenserwartung um acht bis zehn Jahre. Bei einem BMI ≥ 40 kg/m2 leiden 25,6% der Patienten an Typ 2 Diabetes und 50,9% an einer arteriellen Hypertonie.
Adipositaschirurgie ist eine sehr effektive Möglichkeit zur Verbesserung von krankhaftem Übergewicht und der Begleiterkrankungen.
Die unterschiedlichen Auswirkungen der verschiedenen operativen Verfahren auf patientenbezogene Lebensqualität, Gewichtsverlust, Diabetesremission und gastroösophagealen Reflux in Zusammenschau mit möglichen postoperativen Beschwerden sind aber bisher sehr selten in kontrollierten randomisierten Studien untersucht worden.
Die Oseberg-Studie hat in Norwegen die gebräuchlichsten Operationsverfahren Schlauchmagenanlage und Roux-Y-Magenbypass in einer monozentrischen, randomisierten (1:1) Parallelgruppenstudie an 109 Teilnehmern (66% weiblich) mit Adipositas (durchschnittlicher BMI zu Studienbeginn 42,3 kg/m2) und Diabetes mellitus Typ 2 (durchschnittliche Diabetesdauer 6,4 Jahre, durchschnittlicher HbA1c 7,7%) untersucht. 85% der Patienten haben das 3-Jahres-Follow-up komplettiert.
Magenbypass führt drei Jahre nach dem Eingriff zu einer hochsignifikant deutlicheren Gesamtgewichtsreduktion (8% Unterschied, 25% vs. 17%), als die Schlauchmagenbildung. Magenbypass war mit einer größeren Verbesserung der gewichtsbezogenen Lebensqualität assoziiert. Refluxsymptome traten nach Magenbypass deutlich seltener auf. Die Diabetesremissionsrate lag bei 67% im Vergleich zu 33%, die partielle Remissionsrate (HbA1c < 6,5% 71% zu 54%). Allerdings beklagten 5 Patienten postprandiale Hypoglykämien nach Magenbypass, keiner nach Schlauchmagenbildung. Andere postoperative Symptome, wie abdominelle Schmerzen, Verdauungsstörungen, Durchfall, Dumping-Syndrom, Depression, Binge Eating Störung und Essantrieb waren in beiden Gruppen selten und nicht signifikant unterschiedlich.
Die Oseberg-Studie hat sehr detailliert an adipösen Diabetikern die Verbesserung der gastrointestinalen Lebensqualität beschrieben. Das Selbstwertgefühl der Magenbypass-Patienten stieg in 3 Jahren um 100%, das der Schlauchmagen-Patienten um 50%.
Die Autoren schlussfolgern, dass die Ergebnisse der Studie in die Therapieberatung mit einfließen sollten, um den Patienten die Therapieauswahl zu erleichtern.
Quelle: Marius Svanevik et al., Outcomes, weight loss, and remission of type 2 diabetes 3 years after gastric bypass and sleeve gastrectomy (Oseberg); a single-center, randomized controlled trial. The Lancet Diabetes-Endocrinology 2023; 11:555-66
Autor der Zusammenfassung: Prof. Dr. T. Horbach
Der besondere Fall
Patientendaten:
Mann, 51 Jahre, leitender Bankangestellter, Wirtschaftsfunktionär, alleinstehend, Nichtraucher, Alkoholgenuß in Gesellschaft. Früher engagierter Lauf-Sportler.
Über die Jahre mit zunehmender beruflicher Belastung stetige Gewichtszunahme, keine Zeit für körperliche Aktivitäten.
Keine spezifische Beschäftigung mit dem Thema Ernährung. Keine Motivation für die Teilnahme an Präsenz-Ernährungsberatung oder konservativer Gruppen-Ernährungstherapie
Anamnese/ Fallbeschreibung:
Zunehmende Leistungseinschränkung, Zunahme der Begleiterkrankungen mit Eskalation des Therapiebedarfs (Beginn der Insulin-Therapie) und Erreichen des 5. Lebensjahrzehnts waren die Motivation für die Suche nach einer effektiven Therapiemöglichkeit.
Befunde und Diagnosen:
11/22: 1,77 m, 161 kg, BMI 51,4 kg/m2, 47% prozentuale Fettmasse, visz. Fett 7,2 l, Skelettmuskelmasse in Abhängigkeit vom Alter 75. Perzentile (!). Sonographie Abdomen: MAFLD. ÖGD: keine Refluxösophagitis.
Labor: HbA1c 7%, Harnsäure 8,3 mg/dl GGT 78 U/l, Cholesterin 232 mg/dl, Triglyceride 307 mg/dl
Medikation: Dapagliflozin, Metformin, Insulin lispro, ASS, Ezetimib, Rosuvastatin, Amlodipin, Telmisartan, Pantoprazol
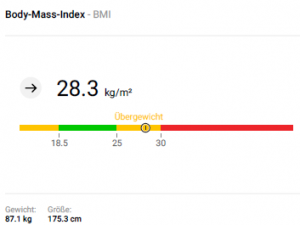
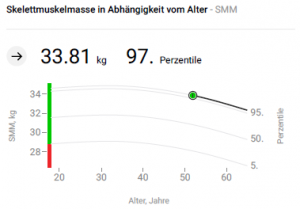
01/24: 1,75 m, 87,1 kg, 28,3 kg/m2, 16,7% prozentuale Fettmasse, visz. Fett 2,4 l, Skelettmuskelmasse in Abhängigkeit vom Alter 97. Perzentile. Sonographie Abdomen: Normalbefund, keine Cholecystolithiasis. ÖGD: keine Refluxösophagitis.
Labor: HbA1c 5,3%, Harnsäure 5,0 mg/dl, GGT 84 U/l, Cholesterin 220 mg/dl, Triglyceride 109 mg/dl. Vitamin-Werte unter Substitution normal.
Medikation: Metformin, ASS, Amlodipin, Telmisartan
Bioimpendanzanalyse:
Ernährungstherapeutische Intervention:
Adipositas durch übermäßige Kalorienzufuhr BMI > 50 E 66.07
Metabolisches Syndrom (Art. Hypertonie, Fettstoffwechselstörung, Hyperurikämie, Diabetes Typ II)
Therapieziel: Reduktion des Übergewichts > 50-70 % (> -42-59 kg), Verbesserung der Begleiterkrankungen
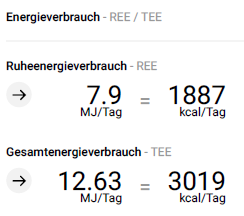
Energiebedarf 11/22: Nach Harris-Benedict 2822 kcal, mit Broca-Index-Anpassung 1948 kcal.
Verordnung von Ernährungstherapie mittels „Ärztlicher Notwendigkeitsbescheinigung“: Umsetzung durch online-Beratung mittels Video-Konferenz
Nach Diskussion möglicher Therapieoptionen Entscheidung zur operativen Therapie.
Da keine umfassenden Ernährungs-Vorkenntnisse bestanden und kein Reflux vorlag Therapieversuch trotz manifestem Diabetes mit minimal invasiver Schlauchmagenbildung statt Roux-Y-Gastric Bypass eng mit dem Patienten abgestimmt. Bei BMI > 50 sogar in Bayern trotz fehlender leitliniengerechter Vorbehandlung Kostenübernahme durch die private Krankenkasse auf Antrag des Patienten.
Postoperative Ernährungsberatung mit hoher Motivation des Patienten. Alltagstaugliche zusätzliche Unterstützung durch „Gut essen – Adipositas-Therapie“, Trias Verlag.
Wiederaufnahme regelmäßiger körperlicher Aktivität durch Fitness-Training und mittlerweile Lauftraining. PAL jetzt 1,8.
Zusammenfassung/Schlussfolgerung:
Die hohe Therapiemotivation des Patienten resultiert aus einer deutlichen Verschlechterung der Komorbiditäten („Beginn Insulin-Therapie“) und der projizierten Auswirkungen auf die weitere Lebenszeit und die zu erwartende Morbidität.
Eine „primäre Indikationsstellung zur OP“ erscheint sinnvoll, wenn der Patient intellektuell dazu in der Lage ist nötige Umstellungen zu vollziehen. Die Verfahrensauswahl sollte individuell angepasst erfolgen.
Lebensstil angepasste Ernährungsberatung („online“) führt zu hoher Compliance.
Persönliche Freude an der wiederkehrenden Möglichkeit der Sportaktivität resultiert messbar in Erhöhung der Skelettmuskelmasse. Regelmäßige Bioimpedanz-Analyse motiviert durch Information über schwindende Fettmasse und steigenden Skelettmuskelanteil mehr als nur regelmäßiges Wiegen. Die Kalkulation von Ruhe- und Gesamtenergieverbrauch erfolgt als Nebenprodukt der BIA-Messung und erleichtert die Definition von Ernährungszielen. Wenig Hautschürzenbildung abdominell resultiert im Fall dieses Patienten nicht in mechanischen Einschränkungen und damit nicht in Wiederherstellungs-Operationen. Durch Compliance bei der Substitution können Vitamin- oder Spurenelement-Defizite erfolgreich vermieden werden. Hier fehlt die Unterstützung der Krankenversicherer für eine strukturierte Nachsorge. In enger Abstimmung zwischen Adipositaszentrum und Hausarzt kann eine erfolgreiche Anpassung der Medikation und Begleitung des Patienten ohne Komplikationen stattfinden.
Fallvorstellung: Prof. Dr. med. T. Horbach







